Pokud se vážně nemocný pacient dlouhodobě zdržuje v jedné poloze, vznikají otlaky. Důvod - zhoršení tkáňové výživy v důsledku stlačení kůže, cév, nervů. Jako výsledek, buňky začnou umřít, objeví se vředy, které se nakonec zvětší a zraní. Rány mohou být tak hluboké, že lze vidět kosti.
Co je to proleženina
Dekubitní vřed je tzv. Patologie v Mezinárodní klasifikaci nemocí (ICD-10), známá jako proleženiny (kód L89). V této nemoci umírají kožní buňky a měkké tkáně umístěné pod ní. Důvodem je neustálý tlak zvenčí, což má za následek narušení lokálního krevního oběhu a nervového trofismu s následnou tvorbou otevřené těžké hojivé rány.
Onemocnění se vyvíjí v 1 z těchto režimů:
- Když je člověk po dlouhou dobu nehybný, dostane kůži „uvězněnou“ mezi kostí, na které je tělo stlačeno, a lůžkem (invalidní vozík). Tlak na epidermis ze dvou stran je vyšší než rychlost krve v malých tepnách, přes kterou do buněk vstupuje kyslík a živiny. To brání průtoku krve. V nepřítomnosti výživy, buňky umírají, epidermis je poškozený, otevřená rána je tvořena, který může nakonec prohloubit se k kostem.
- Bedsores se objeví, pokud je lůžko pacienta příliš zvednuté ze strany hlavy. V tomto případě se tělo neustále „pohybuje“ dolů. Kostra je posunutá a kůže nad ní je pevná nebo se pohybuje v opačném směru. To vede k poškození malých cév, zhoršování zásob krve.
- Celistvost kůže je porušena v důsledku tření, pokud se tělo neustále pohybuje na nějakém povrchu (například když člověk změní polohu). To je často pozorováno, když pacient používá invalidní vozík. Tření způsobuje, že kůže je náchylná k poranění a pokračující prodloužený tlak zhoršuje průtok krve.
Z toho, co se objeví
Ve většině případů se vředy vyskytují u pacientů, kteří jsou upoutáni na lůžko, ale mohou se objevit při jakémkoli dlouhodobém stisku kůže. U novorozenců vznikají rány s nedostatečnou péčí. Malé děti se mohou pohybovat rukama, nohama, ale stále nejsou schopny měnit polohu těla.
V ústní dutině se může vyskytnout vřed v důsledku nesprávně umístěné zubní náhrady. Při poranění kostí se vyvíjí patologie v důsledku tření a tlaku sádry. Dalším důvodem je porušení inervace tkání poškozené míchy. Vředy se vyskytují v oblastech, kde dochází k maximálnímu zatížení těla (otlaky na patách).
Vývoj patologie přispívá k těmto faktorům:
- špatná péče o vážně nemocné pacienty;
- obezita nebo nízká váha vážně nemocná;
- onemocnění, která způsobují zhoršené zásobování krví;
- anémie;
- omezená pohyblivost;
- zvýšená nebo snížená tělesná teplota;
- nedostatek bílkovin ve stravě.
Výskyt vředů přispívá k nadměrnému vysychání nebo nadměrné hydrataci epidermy (s inkontinencí stolice, moči, vyrážky v plenkách).
Suchost zvyšuje odlupování epidermy, zatímco vlhkost vytváří dobré podmínky pro rozvoj infekce v nemocných oblastech.
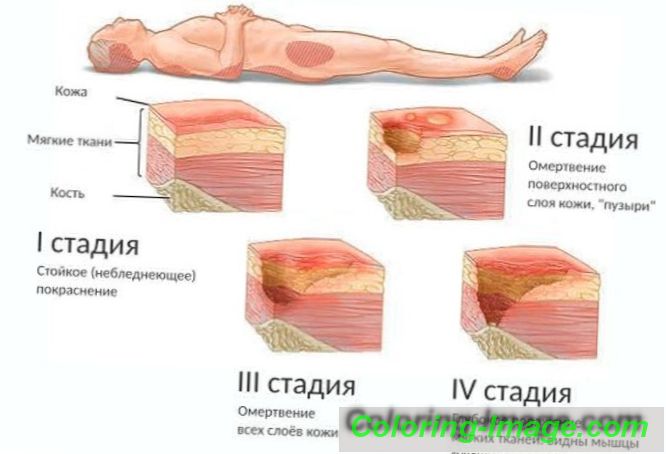
Stupně poškození
ICD-10 identifikuje 4 stupně patologie:
- První (L89.0). Na kůži se objevuje přetrvávající zarudnutí (erytém), které neprochází ani bez tlaku. Pokud je epidermis tmavě zbarvená, patologie se jeví jako červená, fialová, modrá. Kůže na této ploše je neporušená, ale stává se velmi citlivou, její teplota se mění. Kůže může být chladná nebo horká.
- Druhý (L89.3). Objeví se puchýř, část epidermis exfoliací, dochází k mírnému narušení integrity kůže, která ovlivňuje podkožní tkáň. Rána je načervenalá nebo narůžovělá.
- Třetí (L89.2). Dochází k úplné destrukci oblasti pacienta, která je doprovázena poškozením nebo nekrózou tukové tkáně. Kůže je zničena ve svalové vrstvě, na sval působí destruktivní procesy. Vřed se podobá kráteru, na jehož dně je mrtvá nažloutlá tkáň. Může dojít k vypuštění kapaliny.
- Čtvrtý (L89.3). V poslední fázi začíná nekróza svalů, kostí, šlach, kloubních kapslí. Dno rány je žluté nebo tmavé, pokryté krustou.
Příznaky nekrózy měkkých tkání
Dekobitalny vředy se často vyskytují v místech, kde není žádná vrstva tuku a svalů - nad páteří, kostrč, v oblasti lopatek, loktů. Bolesti se mohou objevit na žebrech, prstech na nohou, nohou a sedací kosti. Existují případy vředů na prstech, uších, hlavě.
U lidí, kteří používají invalidní vozík, se vředy objevují v následujících oblastech těla:
- hýždě;
- kostrč;
- místa kontaktu zadní části paže a nohou se židlí.
Nádoby a kůže u lůžkovitých pacientů jsou stlačovány v oblastech s maximálním kontaktem s lůžkem.
V tomto případě je pozorována lokalizace vředů:
- na straně - stehno, kolena, kotníky;
- na lícních kostech, kolenou, ochlupení, prsou;
- na zádech - ischiatický tuberkul, hýždě, šíje, křížení, lokty, paty, lopatky.
Domácnosti může být dekubitní vřed rozpoznán následujícími znaky:
- vzhled červené skvrny, která nezmizí ani bez tlaku;
- puchýře, často s krvavým obsahem;
- přeměna červené skvrny na ránu, která zvětší velikost bez ošetření, dno se zbarví žlutě nebo ztmavne;
- výskyt bolesti - vřed způsobuje velké utrpení (pacient pláče, vzdychá).

Jaké jsou nebezpečné kožní patologické změny?
Nedostatek léčby může vyvolat komplikace, které budou mít za následek smrt:
- rakovinu kůže;
- oběhové poruchy v celém těle;
- otrava krví (sepse) v důsledku pronikání bakterií do plazmy;
- rány myase - vzhled červů;
- nekróza tkáně, doprovázená hnilobou;
- flegmon - hnisavé procesy v ranách způsobených infekcí bakteriemi (Staphylococcus aureus);
- osteomyelitida - hnisavý-nekrotický proces v kostech;
- hnisavá artritida - hnisání uvnitř kloubu;
- nadměrné krvácení v důsledku destrukce kapilár (s hlubokým poraněním).
Léčba otlaků
Terapie je zaměřena na zlepšení průtoku krve, odstranění nekrotických buněk, hojení epidermis.
Léčba otlaků doma by měla být prováděna pečlivě s ohledem na tyto momenty:
- Je zakázáno používat změkčující masti.
- Není možné ukládat hluché obvazy. Nedovolují pokožce dýchat, zabraňují odpařování vlhkosti.
- Při suché nekróze je použití vlhkých ubrousků v počáteční fázi onemocnění nepřijatelné.
- Kůže pacienta by měla být vždy čistá. Aby se předešlo nadměrnému suchu nebo vlhkosti, doporučuje se pacientovi během teplého období vzduchové lázně.
- Během hygienických postupů by se mělo antibakteriální mýdlo zlikvidovat. Ničí nejen škodlivé, ale také prospěšné mikroby. Je lepší používat běžné toaletní mýdlo, vatu, čistou vodu. Po umytí pokožku neotírejte, ale jemně osušte.
- Pokud je epidermis předávkovaná, můžete použít dětský hydratační krém. Když vlhkost kůže zapadá do prášku Xeroform, Baneotsin prášek, mastek.
- V případě inkontinence, výkalů, pravidelně vyměňujte pleny pacienta a umyjte rozkrok. U mužů je použití močového systému účinným způsobem, jak zabránit proleženinám.
- Při zvýšené teplotě u pacienta nebo nadměrného pocení je lepší odstranit vyrážku pleny ne vodou a mýdlem, ale slabým roztokem kyseliny octové - 1 polévková lžíce. Já 250 ml vody.
- Mast s antibakteriálním účinkem, použijte při mokrém hnisavém vředu.
- Při předepisování antibiotik vezměte v úvahu typ patogenní flóry a její citlivost na léčivo.
V první fázi léčby jsou hlavní opatření zaměřena na prevenci dalších stadií onemocnění. Výskyt dekubitálních vředů naznačuje špatnou péči o osobu, proto je třeba zlepšit vnímání zarudnutí, podmínky zadržování a hygienu vážně nemocného pacienta.
Za prvé, odstranit příčiny patologie: konstantní tlak na určité části těla, špatný průtok krve do tkání. Za tímto účelem, každých 1, 5 hodiny, změňte polohu těla vážně nemocného pacienta, udržujte poškozené oblasti kůže suché a udržujte hygienu. Chcete-li zlepšit průtok krve, můžete masáž kolem zčervenalé kůže. Nepoškozujte poškozené místo.
Patologie stupně 2 vyžaduje závažnější léčbu. Kůže umírá, takže musíte pravidelně odstraňovat mrtvou pokožku. Je lepší to udělat v nemocnici, kde odborník odřízne odumřelé buňky, ošetřuje oblasti těla dezinfekčním prostředkem.
Antibiotická léčba je předepsána, pokud začala zánětlivá reakce. Ve druhé etapě lékaři, kteří jsou zbaveni epidermy, doporučí lékaři aplikovat antiseptické obklady. Pomozte hydrogelovým obvazům. Udržují vlhkost v ránu, aby se zabránilo nekróze.
Ve fázi 3 ovlivňují nekrotické procesy dermis a subkutánní tkáň. Zde potřebujeme pomoc chirurga, který vyčistí ránu nekrotických buněk a předepíše léčbu, která zabrání rozvoji vředů a jeho přechodu do sousedních tkání.
Ve 4. stádiu onemocnění je pozorována hluboká nekróza. Svaly, šlachy a kosti se účastní patologického procesu. V nemocnici je nutné zůstat vážně nemocný, protože léčba zahrnuje chirurgickou excizi nekrotické tkáně a zvlhčení hojícího vředu. Fyzioterapie je předepsána k stimulaci regeneračních procesů:
- ultrazvuk;
- UHF;
- elektroforéza se zavedením antibiotik;
- darsonval a masáž zdravých buněk v okolí lůžka;
- aplikace bahna;
- laser s nízkou intenzitou;
- elektroakupunktura.
V této fázi správná léčba dekubitů u starších lidí ne vždy dává požadovaný výsledek. Z tohoto důvodu musí být v předchozích etapách učiněno vše pro to, aby se zabránilo stavu, kdy nebude možné bez chirurgického zákroku.
Anti-dekubitní prostředky
V domácím prostředí mohou speciální látky zabránit vzniku dekubitálních vředů:
- Antidekubitní postele, matrace, polštáře;
- polstrované kruhy s gelem, vzduchem, pěnou, náplní vody;
- zařízení s nastavitelnými vibracemi a tlakem.

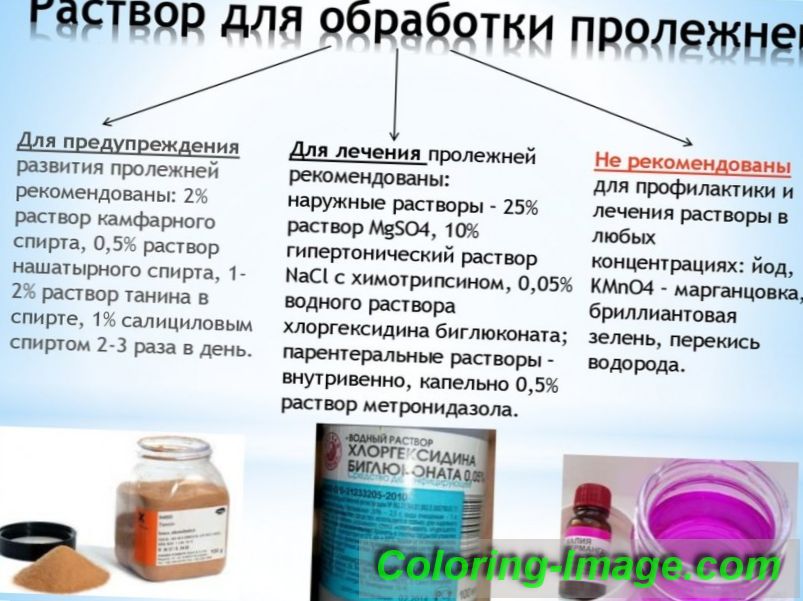
V počátečním stádiu se používají přípravky, které kůži suší, jako jsou prášky, zinkovou mast, brilantní zeleně, Zindol mluvčí, kafrový duch. Podpatky, lokty se vyznačují zvýšenou suchostí. Měly by být mazány vazelínou, dětským krémem, jinými zvlhčovači.
Pro zlepšení krevního oběhu, aby se zabránilo vzniku ran, stimulovat jejich zpřísnění pomůže masti Solcoseryl, Actovegin, Bepanten. Imunostimulační terapie pomáhá obnovit pokožku. K tomuto účelu doporučený příjem vitamín-minerálních komplexů (Duovit, Revit).
Ve fázi 2 v léčbě patologie dobrá zpětná vazba obdržel:
- Utěrky s léčivou mast - Levocin, Levomekol, Actovegin.
- Samolepicí antibakteriální obvazy na rány - Cosmopor, Tegadem. Mají dobrou absorpční kapacitu, zabraňují vzniku nadměrné vlhkosti, infekci, dávají kůži dýchat.
- Anti-dekubitní (Hartmann) a gázové bandáže se stříbro (Atrauman AG), peruánský balzám (Branolind), hydroaktivní (Hydrotul).
- Obvazy, které urychlují proces přirozeného čištění a hojení - PermaFoamova dutina, Gidrosorb gel, Hitopran.
- Aplikace s hojením ran - Hydrosorb Comfort, Multiferm.

V 3 až 4 stadiích často vředy vředy, mohou způsobit otravu krve, a proto život ohrožující. Destruktivní procesy ovlivňují nejen kůži, ale i celulózu, svaly a kosti. Pro tento účel se používají:
- antibiotika (Iruksol, Levomekol) - k odstranění patogenních bakterií;
- nekrolitichesky znamená (Kollalizin, Trypsin crystal) - eliminují odumřelé kožní buňky;
- angioprotektory (Parmidin, Glevenol) - zlepšují cirkulaci mikroorganismů;
- protizánětlivé léky (Dexamethason, Hydrocortison);
- stimulátory regeneračních procesů (Stellanin, Methyluracil);
- činidla obsahující stříbro (Argocrem, Dermazin) - ničí bakterie, začínají regenerační procesy.
Hluboké tlakové rány se léčí postupně, pod dohledem lékaře:
- Fáze 1 zahrnuje čištění ran a vředů z hnisu a odumřelé tkáně, pro které používáme operaci a speciální obvazy. V případě mírných sekrecí se používá Proteox-TM, hojný - PAM-T. Aplikují se 5-7 dní, po aplikaci se rána stává jasně červenou, množství hnisu výrazně klesá.
- Ve stupni 2 se používají činidla pro hojení ran na bázi enzymů. Pro plačící formace můžete použít absorpční nátěr Biaten.
- Fáze 3 zahrnuje činnosti, které jsou zaměřeny na ochranu mladých tkání. Pro tento účel se aplikují obvazy Komfil Plus. Chrání před bakteriemi, vytvářejí dobré podmínky pro regeneraci buněk.

Masť pro pacienty s lůžkem
Lokální léčba proleženin zahrnuje aplikaci mastí na vředy, které mají protizánětlivé, antibakteriální, hojivé účinky na rány. Pro tento účel platí:
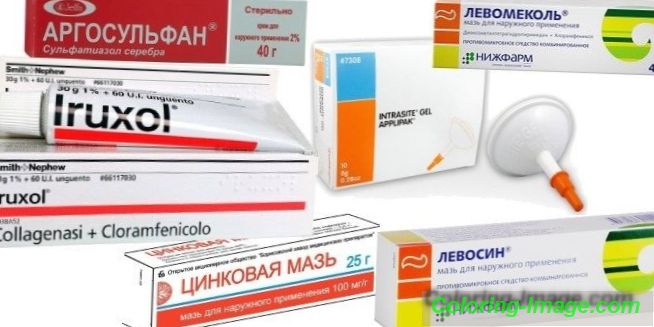
- Zinková mast. Relevantní pro 1. etapu onemocnění mokrou ranou. Nástroj schne pokožku, zabraňuje tvorbě dekubitálních vředů.
- Argosulfan. Antimikrobiální léčivo, které obsahuje sulfatazol stříbrný. Účinné proti gram-negativním a gram-pozitivním organismům. Masti spolehlivě chrání poškozené místo před infekcí, vytváří ochranný film, podporuje hojení. Lze použít od 2. stupně. Mast se aplikuje na postižené oblasti 2-3 krát denně, dokud není rána zcela zahojena.
- Levosin. Mast obsahuje antibiotikum chloramfenikol a chemoterapeutické látky - sulfadimethoxin, methyluracil, trimekain. Mast má protizánětlivý, antimikrobiální, analgetický účinek, odstraňuje hnisavý obsah. Léčivo může být použito ve stupni 2 s výskytem hnisu. Je nutné aplikovat 3-4 krát denně, dokud není rána zcela očištěna.
- Levomekol. Obsahuje antibiotikum chloramfenikol a methyluracil, který stimuluje regeneraci tkání a má protizánětlivý účinek. Nástroj je přiřazen ke stupni 2.
Měkký nekrózový krém
Na třech stupních se aplikují prostředky, které čistí rány z mrtvých buněk:
- Iruksol. Aktivními složkami masti jsou chloramfenikol antibiotika a enzymy, které čistí proleženiny z nekrózy a hnisavého plaku. Chrasty se roztaví, mrtvá tkáň změkne, což ji snadno odstraní. Terapeutický účinek se objevuje po 1 až 14 dnech léčby. Nástroj se používá s proleženinami třídy 3 jednou denně. Maximální doba léčby je 2 týdny.
- Intrasit. Ve směsi - hydrogel modifikovaného karboxymethylcelulózového polymeru, propylenglykolu a vody. Čistí ránu nekrózou, změkčuje a odstraňuje chrasty, urychluje hojení. Aplikuje se ve třech fázích. Lze použít jako samostatný nástroj, ale nejlepším efektem bude uložení obvazů s léčivem.
Ubrousky pro pacienty
Při 2 stupních pro léčbu proleženin aplikují ubrousky, které chrání poškozené tkáně před infekcí, jsou charakterizovány vlastnostmi hojení ran. Obsahují včelí vosk, stříbro, rakytníkový olej, vitamíny a další aktivní složky. Dobře ověřené:
- Ubrousky z gázy Laze-Tsvet-1. Vyrobeno z několika vrstev látky. Mít antimikrobiální, biostimulační účinek. Přípravek může být aplikován několikrát, účinek trvá 3 dny, jakmile schne, materiál by měl být navlhčen. Ubrousek se snadno odstraní, fixuje se obvazem, samolepící bandáží.
- Kvotlan-M Vložka je vyrobena z netkaného materiálu. Obsahuje gel, který podporuje hojení, dezinfikuje mrtvé buňky, poskytuje potřebnou vlhkost tkání, má fungicidní účinek, analgetický účinek. Neobsahuje antibiotika, hormony, ethanol.
- Aktivteks FHF. Ubrousky obsahují furagin, hlorofillipt, přírodní oleje. Stimulují růst zdravých tkání, mají antimikrobiální účinek, mají dlouhý terapeutický účinek - až 3 dny. Aplikujte od 3 stupňů na těžké hojivé rány.
Antidekubitní obvazy
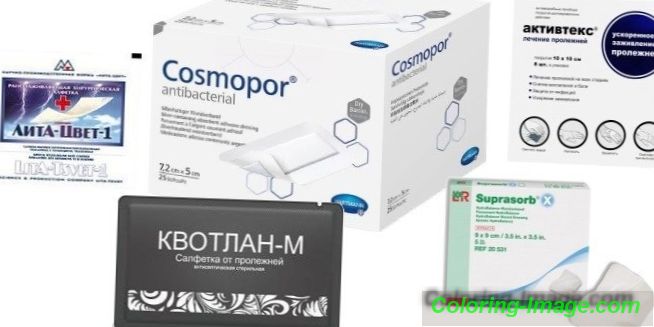
Od 2 stupňů můžete použít obvazy. Snadno se fixují na tělo, udržují lék v ránu, což přispívá k rychlému zotavení. Existují takové typy obvazů:
- Gel (Suprasorb® X HydroBalance, komfort Hydrosorb). Lze použít ve stupni 2. Vyznačují se výrazným zvlhčujícím účinkem. Skládá se z několika vrstev: horní poskytuje přístup kyslíku, dno absorbuje látku uvolněnou z rány.
- Se stříbrem (Atrauman Ag, Cosmopor Antibacterial). Vyrobeno z polyamidové síťoviny, která je pokryta speciálním složením. Obvazy mají antibakteriální, hojivé účinky na rány, vysokou nasákavost.
Pro léčbu hnisavých vředů se používá Proteox-TM. Obsahuje trypsin, který čistí rány rozpuštěním životaschopné tkáně bez ovlivnění živé tkáně. Nástroj je charakterizován protizánětlivými a antiseptickými vlastnostmi. Účinek obvazu je patrný po dobu 2 dnů po zahájení aplikace. Díky Proteox-TM je možné zkrátit dobu ošetření o 2, 5 krát, aby se snížil počet obvazů.
Sprej
Spreje se snadno aplikují na poškozené tkáně. Uvolňují zánět, otok, zarudnutí, ničí bakterie. Složení spreje obsahuje složky pro hojení ran - rakytník řešetlákový, výtažky z jarní, jitrocel. Produkty, které jsou určeny pro použití v konečném stádiu vředů, obsahují látky, které čistí poškozenou pokožku z hnisu a nekrotických buněk.
Pro ošetření proleženin se používají spreje:
- Panthenol. Lék snižuje zánět, normalizuje metabolismus, zlepšuje regeneraci kůže, zmírňuje horečku a podráždění. Средство быстро впитывается, образует на ране пленочное покрытие. Можно наносить после обработки поврежденного участка антисептиками.
- Олазоль. Спрей содержит облепиховое масло, антибиотик хлорамфеникол, бензокаин, борную кислоту. Препарат оказывает обезболивающее, противовоспалительные, антибактериальные свойства, снижает выделение экссудата, улучшает регенерацию клеток. Перед применением рану следует очистить от гноя. Пролежни у лежачих больных обрабатываются до 4 раз в день.
Пластырь
Для лечения декубитальных язв применяются пластыри от пролежней, структура которых включает:
- полиуретановую пленку – верхний защитный слой пластыря;
- подложку, пропитанную лекарством, которое обеззараживает рану и стимулирует заживление;
- клейкую поверхность, которая не соприкасается с раной, а потому безболезненно отходит от кожи.
Состав лекарства, которым пропитана подложка, зависит от степени поражения. На первых 2 стадиях заболевания используются гидрогелевые губчатые пластыри (HydroTac, HydroTac comfort). Их подложка пропитана гелем или специальным полимером. Она способствует увлажнению кожи, препятствует проникновению в раны бактерий, впитывает экссудат, способствует заживлению.
Альгинантные пластыри (Comfeel Plus, Sorbalgon) используются на 3–4 стадиях патологии. При реакции с кровью и выделениями волокна альгината натрия преобразуются в гель. Он поглощает лишнюю влагу, впитывает гнойные выделения. Гель постепенно заполняет рану, но не приклеивается к ней. Накладываются пластыри после хирургической очистки язвы.
На всех стадиях заболевания можно применять гидроколлоидные пластыри (Гидроколл, Грануфлекс). Их подложка содержит гелеобразные вещества, которые хорошо впитывают выделения. Пластыри легко фиксируются, снимаются, их можно применять до 7 дней.
Виброакустическая терапия
Для повышения тонуса мышц врачи назначают фонирование – вид терапии, когда на организм воздействует микровибрация. С этой целью используются аппараты серии Витафон. Устройство предусматривает 1 или 2 излучателя (виброфона), которые во время процедуры соприкасаются с кожей. Аппарат избирательно возбуждает рецепторы, что приводит к расширению сосудов дермы, активизации тока крови и лимфы, обмена веществ.
Согласно инструкции, фонирование нужно проводить от 2 до 4 раз в сутки до полного затягивания ран. Для профилактики пролежней производитель рекомендует 1–2 процедуры в день. Виброфоны устанавливаются в зависимости от степени поражения:
- 1–2 стадии – на язву;
- 3–4 стадии – по краям раны, на неповрежденную кожу.
Lidové léky
В качестве вспомогательной терапии при пролежнях используются народные средства. Лекарственные травы могут спровоцировать аллергию или осложнения у больного, поэтому перед их применением нужно получить одобрение врача.
Применяются народные средства от пролежней для лежачих больных на 1–2 стадиях заболевания. Каждое средство нужно наносить до исчезновения ран. Популярные методы:
- Присыпайте пролежни крахмалом, действие которого аналогично присыпке.
- Смешайте 100 г тройного одеколона со 100 г водки, 50 г шампуня. Смочите в смеси ватный диск, прикладывайте на ночь. Средство обеззараживает и очищает раны. По отзывам, помогает при язвах на пятках.
- Облепиховым маслом смазывайте места поражения несколько раз в день.
- Smíchejte 1 polévkovou lžíci. измельченных цветков календулы с 50 г вазелина. Наносите дважды в день.
Сестринский уход за пролежнями различной степени тяжести
Ускоряют образование декубитальной язвы неумелые действия. Среди них – неосторожная подача судна, неправильное подтягивание больного по постели, длительное нахождение в ране тампона, неровная (со складками) простыня. Поможет справиться с ситуацией специально обученная медсестра.
В обязанности сиделки входят проведение мероприятий, направленных на устранение пролежней, своевременные перевязки, поддержание гигиены. Сиделка выполняет следующие мероприятия:
- ежедневно осматривает больного, чтобы вовремя обнаружить пролежни;
- каждые 1, 5 часа меняет положение тела больного;
- следит, чтобы больной самопроизвольно не сползал с кровати;
- подкладывает валики, подушки, резиновые кольца, чтобы уменьшить давление на кожу;
- следит за поддержанием оптимальной влажности кожи;
- обнаружив загрязнения, сразу их удаляет, в т. ч. меняет белье после неконтролируемых испражнений;
- следит, чтобы постель постоянно была опрятной, чистой, без складок;
- дважды в день протирает тело влажной губкой, а вероятные места образования пролежней – антисептиком;
- следит, чтобы больной не поранил себя ногтями, не перегревался, не потел, был одет в удобную чистую хлопковую одежду.
Хирургическое лечение некроза мягких тканей
Неумело проведенная операция может спровоцировать увеличение размеров язвы. Перед хирургическим вмешательством врач должен правильно оценить ее стадию, размеры, состояние микроциркуляции крови в пораженных тканях, их жизнеспособность. Хирург придерживается таких принципов:
- Нельзя проводить операцию при инфекционных заболеваниях, воспалительных процессах в организме.
- Во время операции необходимо удалить все некротические и инфицированные участки, рубцовую ткань.
- Ткани, не тронутые некрозом, нужно оставить.
- Кожу в области иссечения нужно натягивать минимально.
- Во время операции следует сохранить магистральные и коллатеральные сосуды.
После операции нужно следить, чтобы жидкость не скапливалась в районе пролежня. После удаления измененной костной ткани используется дренажная система с постоянным промыванием раны антисептиками. Швы снимать можно не раньше, чем через 2 недели.
Prevence

Не допустить появление пролежней помогут профилактические меры, которые следует соблюдать с первых дней вынужденной обездвиженности больного:
- Тщательно ухаживайте за кожей лежачего человека.
- Меняйте положение тела каждые 1, 5–2 часа.
- Смазывайте участки тела, на которых лежал больной, Судокремом (средство снимает раздражение кожи, способствует затягиванию ранок). Делайте это после каждой смены позы.
- Используйте противопролежневый матрац и другие приспособления.
- Регулярно меняйте постельное белье, следите за отсутствием складок на простыне.
- Обеспечьте больному правильное питание.
- Ежедневно делайте массаж.
- Проветривайте помещение.