Podle statistik převaha plísňových infekcí zaujímá druhé místo mezi všemi patologiemi, které dermatologové znají. Aby lékař předepsal správnou léčbu, musí určit typ houby, její citlivost na určité léky, stadium vývoje onemocnění. Za tímto účelem předepište několik testů - vzorek krve, stěr ze sliznice nebo škrábání kůže.
Co je to houba v těle
Nemoci, jejichž vývoj byl vyvolán aktivní reprodukcí spór škodlivých mikroorganismů uvnitř lidského těla, se obvykle nazývají plísňové infekce nebo mykózy. Patologie postihuje nehty, vlasy, kůži, sliznice úst a genitálií. V závislosti na etiologii původu jsou všechny houby rozděleny do dvou skupin:
- Saprofyty nebo oportunistické mikroorganismy. Trvale přítomen v lidském těle, ale při zachování rovnováhy dobrých bakterií nezpůsobuje nepohodlí.
- Absolutní patogeny. Patří mezi ně spory houby, které obývají vnější svět. Když se uvolní do lidského těla, vždy se stanou příčinou onemocnění.
Podmíněně patogenní mikroorganismy nepředstavují nebezpečí, dokud jejich koncentrace nedosáhne kritického bodu na pozadí poklesu celkové odolnosti organismu vůči chorobám. Poté se saprofyty stávají diametrálně protikladnými, vedou k výskytu nepříjemných symptomů (svědění, odlupování kůže, vrstvení nehtů) a mohou vyvolat hnisavý zánět měkkých tkání. Zároveň jsou často provokující faktory:
- zhoršení chronických onemocnění;
- akutní bakteriální nebo respirační virové infekce;
- chemická otrava nebo otrava alkoholem;
- onkologická onemocnění;
- nedostatečná nebo naopak nadměrná osobní hygiena;
- silný emocionální šok;
- nepříznivé podmínky prostředí;
- poranění končetin, povrchová a hluboká poranění měkkých tkání;
- vředy nebo zánětlivé procesy v žaludku, střevech a dalších orgánech;
- užívání některých léků (zejména cytostatik a antibiotik);
- sníženou imunitu, HIV nebo AIDS;
- nevyvážená výživa, konzumace nestandardních výrobků;
- hormonální nerovnováha;
- chirurgického zákroku.
Absolutní patogeny vstupují do lidského těla z prostředí. Přenosové cesty jsou téměř stejné jako u jiných infekčních onemocnění:
- Alimentární (fekálně-orální. K proniknutí patogenu do těla dochází ústy, při požití znečištěné vody, potravin, špinavých rukou.
- Kontakt Zpočátku jsou spóry houby na kůži nebo jejích končetinách u nemocné osoby. K přenosu mikroorganismů dochází při používání běžných předmětů pro domácnost - boty, ručníky - prostřednictvím handshake, objímání, líbání.
- Aerogenní (ve vzduchu). Infekce houbovými spóry nastává, když se vdechne vzduch nebo prach.
- Hemocontact. Mechanismus přenosu infekce v důsledku lékařské manipulace, sexuální kontakt, provádění kosmetických postupů neošetřené pinzety, pilníky na nehty, nůžky.
Známky houby v těle
Nemoci plísňové povahy způsobují mnoho příznaků - od svědění kůže, přes pálení při močení a vypadávání vlasů. Každý typ infekce má svůj vlastní komplex symptomů, stejně jako přístup k léčbě. Nejběžnější typy hub, které způsobují poškození měkkých tkání a sliznic, jsou následující:
- kožní onemocnění;
- keratomykóza;
- kandidóza;
- viscerální a systémové mykózy.
Dermatomykóza
Jedná se o skupinu chronických plísňových onemocnění kůže, nehtů a pokožky hlavy. Kauzální agens je skupina dermatofytových hub:
- Favus - způsobuje mykózu pokožky hlavy, která postihuje horní vrstvy epidermis. V Rusku je patologie běžnější v regionech s horkým a vlhkým podnebím. Hlavním způsobem přenosu houby je kontakt domácnosti (osobní věci, koupelnové doplňky). Favus je charakterizován poškozením vlasového folikulu s tvorbou scool (žlutá podšálka-tvarované krusty na povrchu kůže), atrofie (vyčerpání) a zjizvení kůže.
- Epidermofitiya - plísňová infekce nehtů a kůže nohou. V závislosti na klinické formě se může patologie projevit jako červené skvrny nebo ploché papuly s bělavým květem, praskliny, eroze na kůži. Při infikování nehtové destičky je pozorováno její zahuštění, zažloutnutí a postupné odmítání.
- Mikrosporie - keratinofilní plísně způsobují vznik mykotických onemocnění kůže, vlasů a nehtů. S porážkou kůže se na něm objevují červené kroužky, které se skládají z malých uzlíků, váčků nebo krust. Často se vyskytují pustulární erupce, zejména na pokožce hlavy a poblíž nehtových destiček.
- Trichophytosis (kožní onemocnění) - ovlivňuje nehty, hladkou kůži, vlasy. Zdrojem infekce jsou lidé a zvířata. Když trichophytia na povrchu kůže nebo nehtech se objeví zaoblené léze s nerovnými obrysy. Svědění nebo jiné příznaky obvykle chybí.
Keratomykóza
Tato skupina onemocnění zahrnuje pityriasis (vícebarevný), tropický lišejník, pederu (nodulární trichosporii), aktinomykózu. Patogen je podmíněně patogenní mikroorganismy - Malasseziya Furfur, Pitirosporum Orbicular - nebo plísňové houby - Tricosporon, Black Pedera. V Rusku je jednou z nejčastěji diagnostikovaných nemocí vícebarevná barva, která se vyznačuje růžově hnědými skvrnami. Tyto útvary rychle rostou, slučují se a nakonec mění barvu na tmavě hnědou, začnou svědit a odlupovat se.
Actinomykóza není všude běžná. Častěji trpí patologií lidé, kteří byli v kontaktu s obilovinami, jako jsou pekaři a dělníci. Pro aktinomykózu je charakteristická tvorba modravých uzlin, dásní, píštělí na maxilofaciální části těla. Na rozdíl od jiných plísňových onemocnění je Piedra považována za neškodnou. Ovlivňuje pouze pokožku hlavy, ale pouze estetické nepohodlí.
Kandidóza
Plísňové onemocnění, postihující především kůži, sliznice pohlavních orgánů a úst, méně často vnitřní orgány. Patogenem patogenů jsou kvasinkové houby rodu Candida. V závislosti na lokalitě existuje několik typů kandidóz:
- Urogenitální kandidóza (drozd). Vyznačuje se tvorbou na hyperemické (přetékající krví) sliznicemi pochvy nebo vulvy bílého ložiska. V tomto případě se zdá, že žena je syrově vybitá s ostrým zápachem, svěděním, pálením, bolestí při pohlavním styku.
- Genitourinární kandidóza. Projevuje se ve formě uretritidy (zánět močové trubice), cystitidy (zánět močového měchýře) nebo cervicitidy (zánět děložního hrdla). Při urogenitální kandidóze dochází také k propíchnutí kýčovitého výpotku, svědění a pálení při močení, ve vzácných případech je možné mírné zvýšení tělesné teploty.
- Kandidóza dýchacích cest - ústa, nos, rty, méně často plíce nebo průdušky. Patologie se vyznačuje výskytem bílých skvrn na povrchu sliznic. V průběhu času, svědění, pálení, bolest při inhalaci vzduchu nebo příjmu potravy, tělesná teplota stoupá.
Viscerální a systémová
Hluboké mykózy jsou nejnebezpečnější formou onemocnění, ovlivňující vnitřní orgány. Kvasinkami nebo kvasinkami podobné plísňové houby, aktinomycety a častěji povrchové dermatofyty se stávají původci onemocnění. Viscerální nebo systémové mykózy se vyskytují u lidí s těžce oslabenou imunitou. Podle etiologického základu této skupiny hub jsou infekce rozděleny do 3 poddruhů:
- Nemoci způsobené sálavými houbami - aktinomykóza, streptotrichóza. Patogeny ovlivňují centrální nervový systém a plíce. Charakteristické příznaky jsou: slabost, kašel (zpočátku suchý, sputum někdy s krví nebo hnisem), noční pocení, periodická horečka, bolest hlavy, zvracení, ospalost.
- Infekce způsobené houbami - aspergilóza, penicillis, mukoróza. Zároveň se vyvíjí bronchitida, pneumonie, sepse.
- Nemoci způsobené jinými houbami - kokcidioidomykózou, rinosporidiózou, sporotrichózou, histoplazmózou, ezofagitidou. Pro tyto nemoci jsou charakteristické následující znaky: výskyt kašle, horečka, zvracení, bolest břicha, průjem a celková slabost těla.
Diagnostika
Pokud se objeví nějaké skryté skvrny na těle, hojné vypadávání vlasů nebo jiné nejasné příznaky, měli byste se poradit s lékařem a projít krevním testem na plísně v těle. Pro stanovení citlivosti mikroorganismů na konkrétní léčivo, stanovení stupně poškození a typu patogenu je nutná detailní diagnostika biologického materiálu. Pro nastavení správné diagnózy lze použít různé diagnostické metody, mezi které patří:
- mikroskopické vyšetření nehtů, vlasů, škrábání kůže;
- enzymová imunoanalýza pro houby v těle (ELISA);
- polymerázová řetězová reakce (PCR);
- sérologické vyšetření.
Mikroskopické vyšetření
Tento test je předepsán pro podezření na mykózu kůže, vlasů nebo nehtů. Biologickým materiálem pro tuto studii je část nehtové ploténky, vlasové částice, škrábání z kůže. Oplocení je tvořeno hranicí léze - zde jsou pozorovány nejvyšší koncentrace patogenní flóry. Výsledný materiál se upraví v roztocích, pokud je to nutné přidáním barviv, a zkoumá se pod mikroskopem.
K provedení této studie trvá 3 až 5 dnů. V závislosti na požadavcích ošetřujícího lékaře může laboratoř provádět oba nebo pouze jeden ze dvou typů mikroskopického vyšetření:
- Pokud byla objednána kvalitativní analýza, výsledkový list bude obsahovat pouze informace o tom, zda je podmíněně patogenní flóra v normálním rozmezí nebo ne.
- Při provádění kvantitativní analýzy obsahují výsledky studie informace o typu patogenu (kvasinkové, radiační nebo plísňové houby), o jeho koncentraci v těle (jednotlivé nebo vícečetné léze), o typu částic detekovaných pod mikroskopem (vlákna mycelia, kvasinkové buňky nebo spory houby, hyfy) .
Mikroskopické vyšetření odkazuje na přesné metody diagnostiky a téměř vždy pomáhá určit nebo vyvrátit přítomnost infekce. Aby analýzy poskytly co nejspolehlivější výsledky, doporučují lékaři před odebráním šrotu následující pravidla:
- Nepokoušejte se parou, nepoškozujte poškozené oblasti těla nebo nehtu 3 dny před dodáním biologického materiálu;
- přestat používat masti, gely, krémy pro odstranění plísní;
- 2 týdny před zákrokem nehty nehněte;
- Je přísně zakázáno nanášet lak na nehty, jiné látky na bázi gelů nebo akrylu na poškozené nehty.
Krevní test na plísňové infekce
Pokud výsledky mikroskopického vyšetření ukázaly přítomnost spór plísní, druhá fáze diagnózy bude krevním testem pro plísně. Tato diagnostická metoda pomáhá posoudit celkový stav pacienta, identifikovat jeho odolnost vůči antimykotikům a přítomnost kontraindikací. K monitorování účinnosti léčby jsou nutné opakované klinické testy.
Můžete provádět krevní testy na houby v těle ve veřejných institucích zdarma. Laboratoř zašle výsledky testů ošetřujícímu lékaři, který vydal pokyny pro výzkum. Kromě toho můžete navštívit jakékoli soukromé zdravotnické zařízení ve vašem městě a darovat krev pro diagnózu za peníze. V tomto případě bude laboratorní formulář s přesnými údaji zaslán na vaši e-mailovou schránku prostřednictvím Internetu.
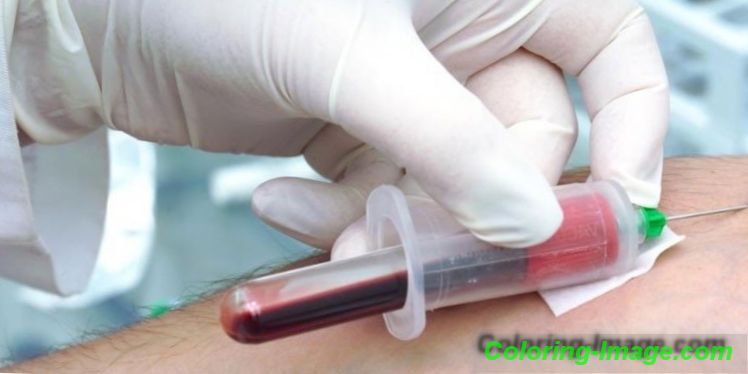
Výsev
Kulturní výzkum nebo bakteriologické očkování poskytuje přesnější údaje o patogenu ve srovnání s mikroskopickou analýzou. Pro diagnostiku vezme odborník vzorek krve a umístí jej do speciálního živného média. Pokud jsou v biomateriálu přítomny houby, začnou se množit a vytvářet kolonie. Normálně by výsledky testu měly být negativní, pokud by byl detekován nízký titr hub, což znamená asymptomatický transport, vysoký titr indikuje přítomnost plísňové infekce.
Provádění diagnostiky (odběr vzorků a kultivace kolonií) od specialistů trvá od 3 dnů do 2-4 týdnů. Kromě typu patogenu pomáhá setí identifikovat citlivost mikroorganismů na antifungální léky, což pomáhá určit správnou strategii léčby. Kromě krve pro kulturní výzkum lze použít i metody:
- moč;
- výkaly;
- sputum;
- žluč;
- vaginální nátěr;
- látky;
- kousky nehtů nebo vlasů;
- likér;
- tekutina získaná promytím hemoroidních sinusů;
- obsah fistul, vředů, hnisavých vyrážek.
Enzymový imunotest
Tento typ výzkumu je založen na stanovení titru protilátek (imunoglobulinů třídy A, M, G) na plísňové antigeny. Pro ELISA se odebírá krev ze žíly. Diagnóza je předepsána v případech podezření na přítomnost hlubokých mykóz, kdy není možné získat další vzorky biologického materiálu pro mikroskopii nebo očkování.
Získaný vzorek se umístí do speciálních jamek a nechá se 30–40 minut, aby antigeny mohly pevně přilnout k povrchu. Poté se protilátky k detekovanému antigenu přidají do biomateriálu a opět se ponechají po určitou dobu (od 30 minut do 5–6 hodin). Časem se barvivo přidá do jamek a získaný materiál se zkoumá pod mikroskopem. Čím více protilátek se váže na antigeny, tím vyšší je stupeň infekce.
Přesnost této diagnostické metody je 80%. Falešně pozitivní výsledky jsou možné pouze v případech, kdy má pacient výraznou porážku vagíny Candida, kůže nebo sliznice ústní dutiny. Doba diagnózy je jeden až 3-5 dnů, po které obdrží pacient posudek, kde bude uvedena jedna z následujících hodnot:
- v přítomnosti protilátek v krvi a vysokém titru bakteriálního růstu - výsledek je pozitivní;
- v nepřítomnosti plné důvěry v přítomnost hluboké mykózy - pochybný výsledek;
- není-li v získaném vzorku žádná patogenní flóra, je výsledek negativní.
PCR
Podstatou polymerázové řetězové reakce je růst v laboratorních podmínkách z malého množství materiálu obsahujícího DNA antigenu, aby se získala úplná struktura molekuly houby, čímž se stanoví její struktura a typ. Jako primární biomateriál jsou:
- krev ze žíly;
- sliny;
- moč;
- vyprazdňování sliznic úst nebo vagíny;
- mozkomíšního moku;
- vypouštění z povrchů kůže;
- nehty nebo vlasy.
Shromážděné vzorky se umístí do speciálních zkumavek, které jsou naplněny potřebnými činidly a umístěny do zařízení - termostatu. Materiálový výzkum probíhá v několika fázích:
- Příprava materiálu pro genetické kopírování. V této fázi přístroj odděluje prameny získané DNA a vyplňuje je speciálními roztoky. Tyto kapaliny se získávají výrobou. Pro každý typ onemocnění má své vlastní řešení.
- Kombinace genetického materiálu patogenu a činidel. Stupeň se provádí při teplotě 75 ° C. Pokud je v odebraném vzorku přítomna DNA patogenního organismu, roztok jej nalezne a označí.
- DNA kopírující patogen. Stavební enzym je vhodný pro značené částice DNA, jejichž účelem je rozšířit nebo znásobit řetězec DNA patogenu. Po ukončení výstavby nového řetězce je zpracování materiálu v termostatu dokončeno.
- Identifikace. Určit typ elektroforézy používaného patogenu. Získané řetězce DNA jsou odděleny velikostí a přítomností speciálních fragmentů. Materiál je podrobně zkoumán pod mikroskopem, po kterém laboratorní asistent provede verdikt o přítomnosti určitého viru nebo bakterie.
Jak se připravit na krevní test pro houby v těle
Každý z těchto postupů trvá nejméně jeden den, s výjimkou výsadby - získání spolehlivého výsledku analýzy může trvat až 4 týdny (v závislosti na typu patogenu). Krev na vyšetření se odebírá z prstu (v případě baccoseva) nebo ze žíly (během PCR nebo enzymového imunoanalýzy). Postup pro získání biomateriálu je pro pacienta relativně bezbolestný a nevyžaduje speciální trénink. Existuje pouze několik menších omezení, kterým byste měli věnovat pozornost, abyste se vyhnuli falešně pozitivním nebo falešně negativním testovým odpovědím:
- Je lepší darovat krev ráno, na prázdný žaludek, v soukromé ordinaci lékaře nebo speciální laboratoře. Dovoleno pít sklenici vody několik hodin před zákrokem.
- Den před analýzou se nedoporučuje užívat alkohol, nakládejte tělo se sportovními prostředky.
- Pokud užíváte léky, informujte o tom svého lékaře předem. U některých studií musí být předepsaná léčba opuštěna.
- Pijte kávu, čaj nebo jiné nápoje s kofeinem méně než dvě hodiny před zákrokem. Vzdát se kouření.
Cena krevního testu na houby
Náklady na diagnostické postupy se mohou lišit v závislosti na regionu vašeho bydliště, kvalifikaci laboratorních techniků a vybavení zdravotnického zařízení. V Moskvě je průměrná cena krevního testu na přítomnost plísně v těle:
|
Jméno laboratoře |
Typ studia |
Cena, rublů |
|
INVITRO |
Mikroskopie |
805 |
|
Mikroskopie a kultura |
1535 |
|
|
PCR |
365 |
|
|
Enzymový imunotest |
720 |
|
|
Lékařské centrum "Guta-Clinic" |
Výsev |
490 |
|
Krevní test |
170 |
|
|
Centrum dermatologie "Petrovka 15" |
PCR |
1200 |
|
Lékařské centrum "Akademie zdraví" |
Mikroskopie |
900 |
|
Služba Medline |
Krevní test na candidu |
240 |
Léčba
Mykologové nebo dermatologové v nemocnici zpravidla provádějí léčbu plísňových onemocnění, ale v mírných případech (s lézemi nehtů, drozdem) je možné provádět léčbu doma. Předepisují se antifungální činidla, jejichž dávka se vypočítá individuálně. Je nutné užívat takové léky denně, dokud se nezíská první negativní výsledek analýzy, a pak se dostanou do udržovacích dávek.
Užívání antimykotik je důležitou součástí etiotropní terapie (léčba zaměřená na zničení houby v těle). Přípravy této skupiny mohou mít několik forem vydání:
- Místní produkty - gely, masti, spreje, lotiony, roztoky pro inhalaci. Používá se při léčbě povrchových mykóz. Nemají systémový účinek na tělo, proto mají minimální kontraindikace. Po vymizení klinických příznaků pokračuje užívání místních léků ještě další měsíc. Mezi populární drogy pro vnější použití patří: Pimafutsin, Mikoseptin, Exoderil, Lamisil, Nogtivit, Mikospor, Mikosan.
- Prostředky pro systémovou terapii - dostupné ve formě kapslí nebo tablet, roztoky pro intravenózní podání. Používá se k léčbě drozdů, hlubokých mykóz. Takové léky mají vážné kontraindikace, takže se používají pouze na doporučení lékaře. Populární antifungální pilulky zahrnují Terbinafine, Lamisil, Diflucan.
Kromě etiotropní terapie je nutné provádět symptomatickou léčbu, jejímž cílem je snížení závažnosti klinických projevů a zlepšení pohody pacienta. K tomuto účelu lze použít:
- Detoxikační léky - fyziologické roztoky a sorbenty. Они помогают вывести из организма токсины и продукты жизнедеятельности микроорганизмов, снимают симптомы аллергической реакции.
- Иммуномодуляторы – Тимин, Лаферобион. Помогают повысить иммунитет, препятствуют присоединению бактериальной инфекции.
- Другие препараты, действие которых направлено на восстановление функций внутренних органов, поврежденных на фоне болезни. Это могут быть сердечные лекарства, средства защищающие печень или улучшающие кровоток, противоотечные или противодиарейные, кортикостероиды и антигистаминные лекарства.
Prevence
Лечение грибковых инфекций – длительный и дорогостоящий процесс. При соблюдении определенных правил профилактики все это можно легко предотвратить:
- Используйте только собственные средства личной гигиены, одежду, полотенца, обувь, постельное белье.
- Всегда мойте руки после посещения общественных мест.
- При нерегулярных половых контактах всегда пользуйтесь презервативом.
- Старайтесь питаться правильно. Ешьте продукты с большим количеством витаминов и минералов, особенно в осенне-зимний период.
- Не допускайте развития инфекционных заболеваний, в период обострений старайтесь не посещать людных мест.
- Внимательно следите за состоянием своего здоровья и вовремя обращайтесь к врачу.