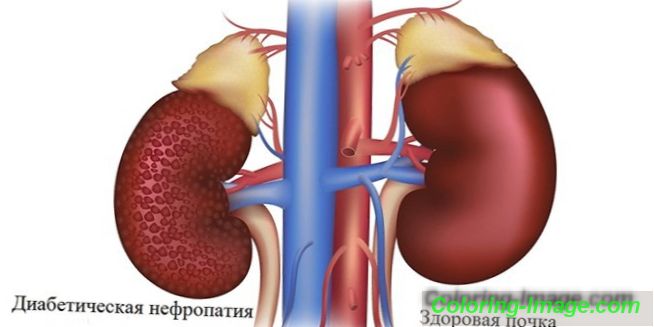
Termín diabetická nefropatie (Kimmelstilův syndrom Wilson, glomeruloskleróza) znamená kombinaci patologií glomerulů, tepen, tubulů ledvin, které vznikají jako komplikace cukrovky. Onemocnění má vysokou prevalenci, je schopno postupovat, často vede k potřebě transplantace ledvin, smrti.
Co je diabetická nefropatie?
Jednou z nebezpečných komplikací diabetu je nefropatie, která je porušením nebo úplnou ztrátou funkce ledvin. Patogeneze onemocnění je dána několika faktory:
- Hyperglykémie - porušení struktury a funkce proteinů v renálních membránách, aktivace volných radikálů, které mají cytotoxický účinek.
- Hyperlipidemie - analogicky s aterosklerózou, plaky se tvoří v ledvinových cévách, což může vést k zablokování.
- Intrakulobrální hypertenze - projevená hyperfiltrací, pak dochází ke snížení čistící funkce ledvin, zvyšuje se podíl pojivové tkáně.
Nefropatie diabetického původu v anamnéze pacienta je označována jako chronické onemocnění ledvin s indikací stadia. Podle MKN-10 má tato choroba tyto kódy:
- v inzulín-dependentní formě diabetu komplikované onemocněním ledvin - E 10.2;
- při selhání ledvin a závislosti na inzulínu - E 11.2;
- pokud je pozorován diabetes, podvýživa, postižené ledviny - E 12.2;
- s nefropatickými poruchami na pozadí specifikované formy onemocnění - E 13.2;
- s nespecifickou formou diabetu s poškozením ledvin - E 14.2.
Příznaky
Klinické projevy onemocnění závisí na stadiu onemocnění. V počáteční fázi se vyskytují nespecifické symptomy:
- snížený výkon, únava;
- výskyt obecné slabosti;
- špatná tolerance cvičení;
- epizodické závratě, bolesti hlavy;
- pocit pocitu zatuchlé hlavy.
Jak progrese Kimmelstil Wilsonova syndromu postupuje, projevy se rozšiřují. Jsou pozorovány následující klinické příznaky onemocnění:
- ráno se objevil edém obličeje;
- zvýšené močení a bolest;
- tupé bolesti v bederní oblasti;
- konstantní žízeň;
- vysoký krevní tlak;
- křeče v lýtkových svalech, bolest, patologické zlomeniny;
- nevolnost a ztráta chuti k jídlu.
Důvody
Vysoká hladina glukózy v krevní plazmě je hlavní příčinou vzniku nefropatie diabetického typu. Depozice látky na cévní stěnu způsobují některé patologické změny:
- Lokální edém a strukturální restrukturalizace krevních cév, ke kterým dochází při tvorbě produktů glukózy v ledvinách, které se hromadí ve vnitřních vrstvách krevních cév.
- Glomerulární hypertenze je neustále progresivní nárůst tlaku v nefronech.
- Dysfunkce podocytů, které zajišťují filtrační procesy v ledvinových tělesech.
- Aktivace systému renin-angiotensin, který je určen k prevenci zvýšení krevního tlaku.
- Diabetická neuropatie - postižené cévy periferního nervového systému jsou transformovány do jizevní tkáně, takže dochází k problémům s ledvinami.
Pacienti s diabetem, je důležité neustále sledovat jejich zdraví. Existuje několik rizikových faktorů, které vedou k tvorbě nefropatie:
- nedostatek kontroly glykemie;
- kouření (maximální riziko je při konzumaci více než 30 cigaret denně);
- včasný rozvoj diabetes mellitus typu závislého na inzulínu;
- stálý nárůst ukazatelů krevního tlaku;
- přítomnost přitěžujících faktorů v rodinné historii;
- hypercholesterolemie;
- anémie.

Stupeň klasifikace
Neošetřená nefropatie neustále pokračuje. Diabetická glomeruloskleróza má následující stadia:
- Hyperfunkční ledviny. K porušení dochází během počáteční detekce diabetu. Toto stadium je charakterizováno zvýšením velikosti orgánových buněk, zvýšeným vylučováním moči a zvýšením jeho filtrace. Protein není v analýzách detekován, nejsou zde žádné vnější projevy onemocnění.
- Počáteční strukturální změny. V této fázi se neobjeví příznaky nefropatie. Postupně se vyvíjí ztluštění stěn ledvinových cév. Kimmelstilův syndrom Wilsona v této fázi vzniká přibližně za 2 roky po vzniku diabetu u pacienta.
- Začíná diabetická nefropatie. Vyznačuje se výrazným poškozením ledvinových cév. Stanovení glomerulosklerózy je možné s plánovaným testováním moči. Proteinové inkluze se objevují v tekutině (30-300 mg / den). Po 5 letech progrese diabetu je stadium. Charakteristickým ukazatelem nefropatie je navíc zvýšení glomerulární filtrace. Třetí fáze onemocnění je posledním stupněm, kdy je onemocnění považováno za reverzibilní.
- Závažná nefropatie u diabetes mellitus. V této fázi se jasně projevují klinické příznaky patologie. Proteinurie je detekována (sekrece velkého množství proteinu). Obsah bílkovin v krvi se výrazně snižuje. Pacient má otoky na obličeji a dolních končetinách. S další progresí nefropatie se tento jev stává běžným. Kapalina se hromadí v dutinách břišní a hrudní, perikardu. Je-li zjištěno výrazné poškození ledvin a diuretické přípravky nedávají žádoucí účinek, je předepsán vpich. Jak tělo začíná rozkládat vlastní proteiny, pacienti rychle zhubnou. Pacienti si stěžují na nevolnost, žízeň, celkovou slabost, zvýšený krevní tlak, bolest v srdci a na hlavě.
- Uremic Konečným stupněm nefropatie u diabetického typu je terminální stadium selhání ledvin. Orgán zcela přestává fungovat v důsledku totální vaskulární sklerózy. Příznaky charakteristické pro 4. etapu, postupující, ohrožující život pacienta. Je zaznamenán fenomén Dana-Zabroda, který se projevuje údajným zlepšováním stavu. Je možné se zbavit nebezpečných pozdních komplikací diabetes mellitus pouze pomocí peritoneální dialýzy, hemodialýzy a transplantace ledvin.
Diagnostika
Pro úspěšnou léčbu onemocnění je nutné ji včas určit. V rámci včasné diagnostiky diabetické glomerulosklerózy se provádějí obecné a biochemické analýzy moči a krve, vzorek Zimnitsky, Reberga a ultrazvuk ledvinových cév. Přítomnost onemocnění se projevuje mikroalbuminurií a rychlostí filtrace glomerulů ledvin.
Když pacient s diabetem absolvuje každoroční screening, zkoumá se poměr albuminu k kreatininu v ranní moči. Když jsou detekovány vysoké hladiny proteinu, lékaři diagnostikují onemocnění ve stadiu mikroalbuminurie. Další rozvoj nefropatie u diabetického typu se stanoví kontrolou proteinurie. Za tímto účelem odborníci provádějí opakované studie testů moči. V případě pozitivního výsledku se zjistí stadium proteinurie.
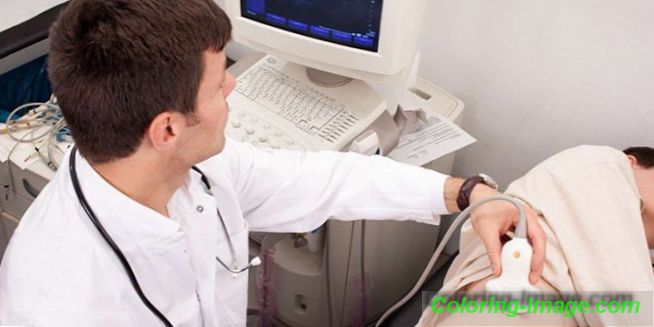
Nefropatie u diabetes mellitus je diagnostikována v přítomnosti proteinu v moči, hypertenze, poškození očních cév, což vede ke zrakovému poškození, přetrvávajícímu poklesu rychlosti glomerulární filtrace. Onemocnění musí být odlišeno od ostatních onemocnění ledvin: tuberkulózy, glomerulonefritidy, chronické pyelonefritidy, diabetické retinopatie. K tomu proveďte studii moči na mikroflóře, ultrazvuku varhany, urografie vylučovací. V některých případech je indikována biopsie ledvin.
Léčba diabetické nefropatie
Léčba nemocí je založena na užívání drog, speciální výživě a lidových pomocných látkách. V pozdějších stadiích onemocnění je nutné použít hemodialýzu nebo peritoneální dialýzu k nahrazení funkce ledvin. S extrémním stupněm poškození orgánů vyžaduje transplantace. Veškeré léčebné aktivity musí předepsat lékař po vyšetření pacienta.
Přípravy
Užívání léků je nezbytnou součástí komplexní léčby nefropatie diabetického typu. Specialisté mohou předepisovat následující skupiny léčiv:
- Inhibitory angiotensin konvertujícího enzymu (ACE).
Enalapril Léčivo má vazodilatační účinek, zlepšuje průtok krve ledvinami. Mezi indikacemi pro příjem prostředků je prevence ischemie, léčba arteriální hypertenze. Enalapril může být použit v časných stadiích nefropatie diabetického typu, protože léčivo je kontraindikováno při selhání ledvin.
- Antagonisté receptoru angiotensinu.
Losartan - lék s hypotenzním účinkem. Mezi jeho svědectví patří ochrana ledvin u diabetes mellitus typu 2. Účinek léčiva na nefropatii je snížení rychlosti progrese chronického selhání ledvin. Lék má velký seznam nežádoucích účinků, proto je před použitím nutné konzultovat s odborníkem.
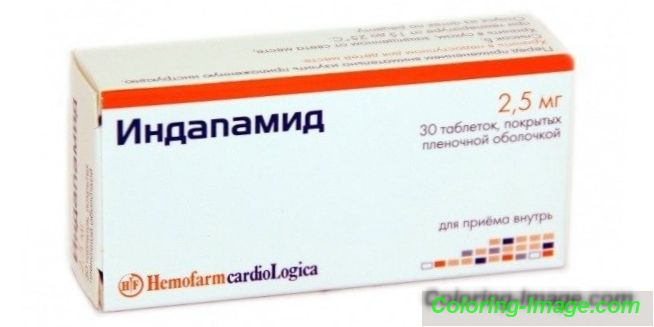
- Diuretika (thiazid, smyčka).
Indapamid - thiazidové diuretikum, které pomáhá odstraňovat přebytečnou tekutinu z těla, bojovat proti edému u nefropatie diabetického typu. Lék má mnoho kontraindikací, takže je musíte užívat podle pokynů svého lékaře.
- Pomalé blokátory kalciových kanálů.
Léky Verapamil mají antianginální, antiarytmické a antihypertenzní účinky. Používá se k nefropatii ke snížení krevního tlaku. Lék je vylučován ledvinami, nemá žádné kontraindikace spojené s tímto tělem.
- Alfa, beta-blokátory.
Concor je lék, jehož aktivní složkou je bisoprolol. Lék patří beta-blokátorům. Pacientům s diabetem 1. typu by měl být předepsán pečlivě. Kontraindikace týkající se práce ledvin lék nemá.
Dieta
Dieta je nedílnou součástí komplexní léčby syndromu Kimmelstyl Wilsona. Seznam potravin, které mohou nebo nemohou být použity, stanoví lékař a závisí na stadiu progrese onemocnění ledvin. Odborníci identifikují několik obecných principů výživy u nefropatie diabetického původu:
- Je nutné snížit denní příjem bílkovin, aby se snížila koncentrace toxinů v těle. Pacient se spoléhá na dietu ryb a masa. Pak by měl jíst protein pouze rostlinného původu.
- V případech diabetické nefropatie se často doporučuje omezit příjem soli. Pro lepší zvládání změn ve výživě by měla dieta zahrnovat cibuli, česnek, stonky celeru, citronovou a rajčatovou šťávu.
- Schopnost jíst potraviny bohaté na draslík, stanoví lékaře, na základě výsledků testů.
- Pokud se pacient s nefropatií obává závažného otoku, je mu prokázáno omezení pitného režimu.
- Pro vaření použijte páru nebo vaření.
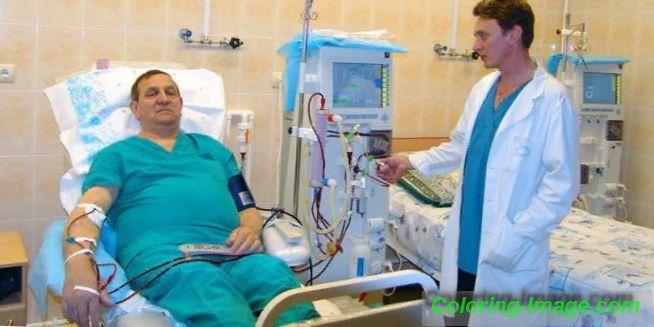
Hemodialýza a peritoneální dialýza
Dialyzační procedura je čištění krve pomocí speciálního přístroje nebo peritoneum. Tato metoda nevede k léčbě ledvin, její aplikace je zaměřena na nahrazení funkcí orgánu. Dialyzátor se používá pro hemodialýzu. Krev, která vstupuje do tohoto zařízení, je zbavena přebytečné tekutiny a toxinů. Tento proces pomáhá udržovat normální hladiny krevního tlaku, elektrolytů a alkalické rovnováhy. Procedura se provádí s nefropatií 3x týdně, doba trvání je 4-5 hodin.
Peritoneální dialýza zahrnuje čištění krve břišní dutinou. Takový postup může být prováděn v lékařství nebo doma. Pro peritoneální dialýzu jsou stanoveny následující indikace, u kterých je hemodialýza nemožná:
- poruchy krvácení;
- patologie kardiovaskulárního systému;
- neschopnost přistoupit k plavidlům.
Pokud z nějakého důvodu lékař odmítne pacientku provést takovou renální terapii pro nefropatii, musí své rozhodnutí zdůvodnit. Faktory negativní reakce jsou některé kontraindikace:
- onkologická onemocnění;
- duševní poruchy;
- selhání jater, cirhóza;
- leukémie;
- kombinace kardiovaskulárních patologií a infarktu myokardu.
Prognóza a prevence
Pouze první 3 etapy diabetické nefropatie mají příznivou prognózu pro včasnou léčbu. S rozvojem proteinurie je možné pouze zabránit dalšímu progresi chronického selhání ledvin. Terminální stadium onemocnění slouží jako indikace pro substituční terapii nebo transplantaci orgánů. Aby se zabránilo nefropatii, pacienti s diabetem by měli dodržovat tyto pokyny:
- neustále monitorovat hladiny glukózy v krvi;
- zabránit rozvoji aterosklerózy;
- dodržovat dietu předepsanou lékařem;
- přijmout opatření k normalizaci krevního tlaku.